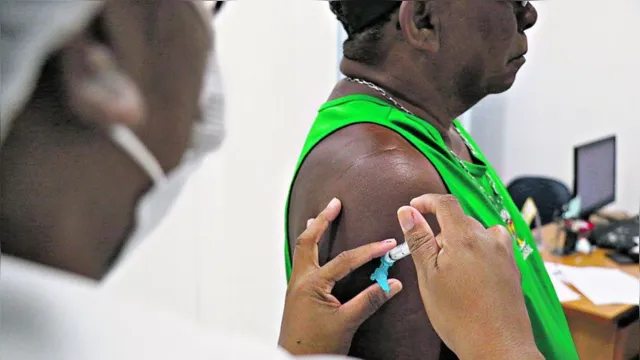
 Vacina contra a febre amarela é um exemplo de sucesso contra surtos da doença |
Olga Leiria
Vacina contra a febre amarela é um exemplo de sucesso contra surtos da doença |
Olga Leiria
A história do surgimento das vacinas iniciou ainda no Século 18, quando o médico inglês Edward Jenner desenvolveu a imunização para prevenir a contaminação pela varíola, doença grave e que, à época, chegava a matar cerca de 400 mil pessoas todos os anos, segundo a Fundação Oswaldo Cruz. A partir da descoberta, mais tarde, a varíola se tornou a primeira doença infecciosa a ser erradicada no mundo por meio da vacinação. Mais de dois séculos depois, as vacinas continuam sendo a forma mais eficaz de proteção do organismo contra diferentes doenças infecciosas e, em plena pandemia do novo coronavírus, são também a esperança de retorno a uma normalidade mais próxima da que se tinha antes do surto mundial.
Pesquisadora em saúde pública do Instituto Evandro Chagas (IEC), a infectologista Tânia Chaves explica que as vacinas são produtos utilizados para que se elimine um patógeno, um vírus, uma bactéria ou mesmo são desenvolvidas para o controle de doenças. Ainda que não possam garantir proteção absoluta, as imunizações já demonstraram, ao longo da história, grande eficácia na erradicação de doenças.

“Não existe nenhuma medida de prevenção no mundo que seja 100% eficaz, mas, sem dúvida nenhuma, as vacinas são o maior feito do homem para humanidade”, reforça a médica. “Elas agem desta forma: você cria um produto que neutraliza aquele vírus, aquela bactéria para que não cause a doença”.
Tânia explica que a comunidade científica começa a pensar na necessidade de elaboração de uma nova vacina quando uma doença ou patógeno apresenta uma capacidade de dispersão e de transmissão muito elevada e, principalmente, quando se objetiva eliminar as formas graves da enfermidade e as mortes. Realidade vivenciada no mundo, hoje, em decorrência da Covid-19.
Pará registra mais 48 novos casos e oito óbitos por Covid-19
Auditoria: fraudes no Igeprev podem chegar a R$ 1 milhão
“Hoje temos no mundo mais de 12 milhões de casos da doença e é reconhecido pelas autoridades internacionais que esse número pode ser 10 vezes maior, até porque o mundo inteiro não teve acesso a uma testagem universal. Essa possibilidade é muito complexa para uma população de 7 bilhões de pessoas”, considera. “Então, esse é o objetivo: evitar que a doença aconteça nessa magnitude. Para muitas doenças, também, a gente ainda não tem uma vacina e ainda hoje são consideradas pandemia, como é o caso do vírus da Aids”.
Aprovação depende da eficácia e segurança
As necessidades impostas pela pandemia do novo coronavírus têm demonstrado para a humanidade, em tempo real, a corrida em busca de vacinas que possam ajudar a conter a doença. Tânia Chaves aponta que, atualmente, existem no mundo mais de 18 produtos em linha para a realização de testes, alguns em fases mais adiantadas. “Tem uma série de fases que precisam acontecer até que as vacinas cheguem à população”, destaca.
“A fase 1 começa com os experimentos em animais; a fase 2 aumenta um pouco mais o estudo, já contemplando humanos, mas com número reduzido de pessoas; na fase 3 é feita a avaliação da eficácia e da segurança, que é a identificação de possíveis efeitos colaterais. Isso tudo só poderá ser identificado através de estudos, pesquisa com metodologias reconhecidas”.
Para que se tenha uma ideia da importância do desenvolvimento de uma vacina eficaz contra o novo coronavírus, a médica aponta que a Agência Reguladora de Fármacos nos Estados Unidos já se pronunciou anunciando que se houver uma vacina para o coronavírus, com mais de 50% de eficácia comprovada, ela será aprovada. “Se a gente for avaliar algumas vacinas, elas podem não ter eficácia de 99%, mas que tenham 78% ou 80%, isso já é significativo, já é muito importante na saúde pública mundial porque reduz o número de casos, as formas graves, o impacto no sistema de saúde do país, o número de óbitos”, explica, ao citar um exemplo de como as imunizações podem ser significativas mesmo com eficácia abaixo de 99%. “Uma vacina para uma doença que já esteve muito no nosso meio é a da Febre Tifoide. Essa vacina, isoladamente, tem uma eficácia que varia de 49% a 70%, mas foi essa vacina que eliminou a doença da Febre Tifoide nos países asiáticos em 2008, há 12 anos”.
Outros exemplos recentes da grande eficácia e da necessidade das vacinas são o surto de febre amarela registrado na África em 2016, e o controle do sarampo no próprio Brasil. “Até pouco tempo, nós e outros países estávamos entre os principais países com maior taxa de mortalidade infantil por causa, por exemplo, do sarampo. As vacinas mudaram a história natural dessas doenças, elas interromperam esse ciclo”, aponta Tânia Chaves. “É por isso que a agência americana assumiu que se fizerem uma vacina para o coronavírus com eficácia acima de 50% será muito bem-vinda. Os resultados iniciais que já foram apresentados para a Sars-CoV são muito animadores”.
A infectologista aponta que a vacina que tem sido desenvolvida internacionalmente contra o coronavírus é semelhante a algumas vacinas que já existem hoje. “A estratégia dela é semelhante, por exemplo, à da hepatite B e à da própria influenza. Ele pega partículas da proteína principal que se conecta com o receptor das nossas células. Essa partícula é inativada e capaz de inativar, com o objetivo de que ela mate e elimine o vírus”, explica. “Apesar da expectativa, o que a gente sabe, também, é que esse vírus vai conviver com a humanidade, assim como se convive com o vírus da gripe. É importante que saibamos isso”.
Imunizações
As vacinas são os meios mais seguros e eficazes de proteção dos organismos, contra as doenças infecciosas.
São desenvolvidas a partir de estruturas do próprio vírus ou bactérias e existem diferentes tecnologias para sua produção.
Existem as vacinas inativadas (com o micro-organismo morto), as atenuadas (com vírus enfraquecidos e com capacidade de estimular a resposta de proteção pelo sistema imune) e as conjugadas, que são de alta tecnologia.
Fonte: Tânia Chaves, infectologista e pesquisadora em saúde pública do Instituto Evandro Chagas (IEC).
Como as vacinas ajudam o sistema imunológico?
Quando uma pessoa é infectada pela primeira vez, o sistema imunológico produz anticorpos.
Porém, no primeiro momento, a produção de anticorpos não é feita em velocidade suficiente para prevenir a doença, já que o sistema imunológico não conhece aquele invasor e a pessoa fica doente.
Se aquele organismo invadir o corpo novamente, o sistema imunológico já conhecerá aquele invasor e poderá produzir anticorpos em uma velocidade suficiente para evitar que a pessoa fique doente pela segunda vez. Essa proteção é a imunidade.
Com os mesmos antígenos que causam a doença, porém enfraquecidos ou mortos, a vacina ensina e estimula o sistema imunológico a produzir os anticorpos que levam à imunidade.
Fonte: Ministério da Saúde.
Em números
300 milhões de doses das vacinas são disponibilizadas nas Unidades Básicas de Saúde do país, considerando as vacinas incluídas no Calendário Nacional de Vacinação, segundo o Ministério da Saúde.
Evolução
Confira a evolução das vacinas disponibilizadas pelo Programa Nacional de Imunizações (PNI - Brasil)
1804 – Chegada da vacina contra a varíola no Brasil
1937 – Criação e registro da primeira vacina eficaz contra febre amarela
1967 – Introdução da vacina contra o sarampo no Brasil
1973 – Criação do Programa Nacional de Imunizações (PNI) e erradicação da varíola nas Américas
1977 – Instituição do primeiro calendário básico de vacinação
1980 – Primeira campanha de vacinação contra a poliomielite
1982 – Fiocruz lança primeiro lote da vacina brasileira contra o sarampo
1989 – Introdução da vacina hepatite B – DNA recombinante
1993 – PNI inicia aquisição da vacina tríplice viral (previne sarampo, caxumba e rubéola)
1999 – Incorporação da vacina contra febre amarela ao calendário básico
2000 – Implantação do sistema de vigilância sentinela da influenza
2001 – Vacina contra febre amarela obrigatória para trabalhadores das áreas portuárias e aeroportuárias
2003 – Substituição definitiva da vacina monovalente contra o sarampo pela tríplice viral; Introdução da segunda dose da vacina tríplice viral; Introdução da vacina tetravalente
2004 – Estabelece os calendários de vacinação da criança, adolescente, adulto e idoso
2006 – Introdução da vacina oral contra o rotavírus
2008 – Campanha nacional de vacinação para eliminação da rubéola
2010 – Introdução do calendário de vacinação para os povos indígenas; introdução das vacinas meningocócica C conjugada e pneumocócica 10-v
2012 – Introdução da VIP (com esquema sequencial VIP/VOP); substituição da vacina tetravalente pela vacina penta
2013 – Introdução da vacina tetra viral (previne sarampo, rubéola, caxumba e varicela/catapora)
2014 – Vacina contra a hepatite A; vacina dTpa para gestantes e trabalhadores da saúde; vacina contra o HPV para meninas de 11 a 13 anos
2015 – Vacina contra hepatite B universal; vacina contra o HPV para meninas de 9 a 14 anos e população de 15 a 26 anos vivendo com HIV/Aids
2017 – Vacina contra HPV para meninos de 11 a 14 anos, meninas de 9 a 14 anos e pacientes oncológicos e transplantados; vacina meningocócica C conjugada para adolescentes; 2ª dose de tríplice viral para pessoas de 20 a 29 anos; dose única da vacina contra febre amarela
2018 – 2ª dose da vacina varicela (4 a 6 anos)
2019 – Introdução da vacina pneumocócica 13-v
2020 – Introdução da vacina meningocócica ACWY conjugada (11 e 12 anos); vacina contra febre amarela (todo o país) e indicação da dose de reforço aos 4 anos de idade; ampliação da vacina tríplice viral até os 59 anos de idade.
Fonte: Ministério da Saúde.
Seja sempre o primeiro a ficar bem informado, entre no nosso canal de notícias no WhatsApp e Telegram. Para mais informações sobre os canais do WhatsApp e seguir outros canais do DOL. Acesse: dol.com.br/n/828815.


 domingo, 12/07/2020, 08:25
domingo, 12/07/2020, 08:25
 Autor:
Cintia Magno
Autor:
Cintia Magno


Comentar